17 июня в рамках конгресса #ИТМПетербург состоялась конференция СП.АРМ «Медицинская организация нового времени. Лучшие стандарты и практики цифровой трансформации».
В первой части вместе со спикерами и участниками мы пытались ответить на вопрос, что такое культура данных и как она влияет на скорость и качество цифровой трансформации здравоохранения, во второй части – разобрали прикладные кейсы эволюции бизнес-процессов крупнейших МО России.
В этом материале мы собрали главные тезисы выступлений докладчиков. Чтобы открыть полную версию презентации, нажмите на гиперссылку с названием доклада.
«Мы должны помнить – электричество появилось не от постоянного совершенствования свечей…»
Гарольд Вольф (Harold F. Wolf III), президент и CEO HIMSS.
«Дестабилизация и новые возможности: развитие цифровой трансформации системы здравоохранения»

Цифровая трансформация тесно связана с миссией HIMSS – распространение информационных систем в сфере здравоохранения и помощь в управлении ими. Специалисты организации видят в данных большой потенциал для внесения положительных изменений в сферу предоставления медицинских услуг.
По словам Гарольда Вольфа, цифровая трансформация происходит очень своевременно. Мир объединяет силы против пандемии и одновременно пытается осознать, как восстановить и улучшить систему здравоохранения.
Спикер обозначил следующие актуальные вызовы для отрасли:
- отсутствие нужного количества медицинских работников – по мнению Вольфа, нужно еще около 8 миллионов кадров
- неравный доступ к медицинским услугам
- страх пациентов обратиться в медучреждение во время пандемии, что в перспективе может привести к всплеску других заболеваний
- повышение медицинской грамотности населения – пациенты хотят быть больше вовлечены в процесс своего лечения, контролировать его и иметь возможность принять информированное решение
К этим вызовам нужно относиться как к возможностям, точкам роста. Врачебная помощь должна двигаться в сторону проактивной, превентивной медицины. Это возможно за счет технологий, которые могут собрать и обработать информацию не только о симптомах пациента, но и о других факторах, влияющих на его здоровье – генетика, образ жизни, окружающая среда.
Люди, процессы и технологии – три кита цифрового преобразования системы здравоохранения. Ковид не единственная эпидемия, с которой может столкнуться человечество, и мы должны быть к этому готовы – не бояться цифровизации, а использовать ее возможности по максимуму. Мы должны помнить – электричество появилось не от постоянного совершенствования свечей.
«Данные – это ценность организации и отрасли, а не одного отдела, который их собирает…»
Джон Райнер, региональный директор HIMSS Analytics в Европе, Африке и на Ближнем Востоке (HIMSS Analytics for EMEA).
«Основа инновационного развития: формирование культуры работы с данными»

По мнению Джона Райнера, работа с данными – важный навык современного специалиста. Мы привыкли руководствоваться опытом и интуицией, но в мире информации этот подход должен подкрепляться объективными цифрами. Не важно, чем занимается человек – финансами, врачебной практикой или управлением. Культура данных позволяет выйти на новый уровень принятия решений даже в повседневной работе.
По мнению спикера, культура данных основывается на четырех постулатах:
- высокое качество данных
- информационная грамотность
- легкий доступ к данным
- возможность обмена данными
Информация – это ценность организации и отрасли, а не одного отдела, который ее собирает. Поэтому сегодня на повестке всех медицинских руководителей должен быть вопрос, как наладить сбор данных и аналитики по работе своей больницы.
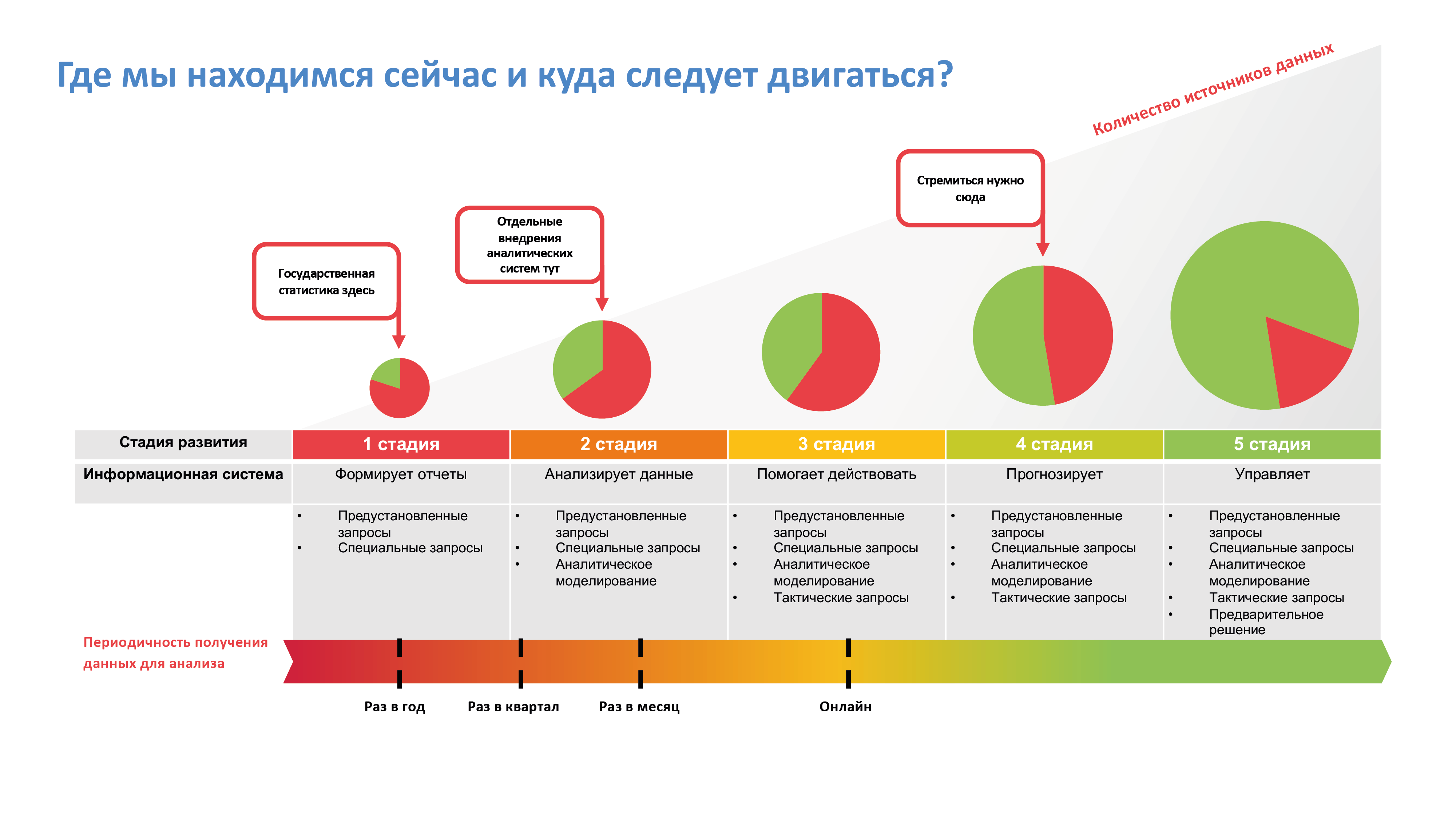
Данные как способ управления: проект Федерального МИАЦ
Михаил Левин, руководитель Центра цифровой трансформации сферы здравоохранения ФГБУ «ЦНИИОИЗ» Минздрава России.

По словам Михаила Левина, прежде, чем приступить к цифровым преобразованиям, нужно ответить на три вопроса: что мы хотим получить в итоге, какие данные нужно собрать и как это сделать.
Минздрав и руководство страны ставят перед здравоохранением следующие задачи:
- создать национальную систему здравоохранения
- обеспечить преемственность медицинской помощи независимо от субъекта страны и юридической формы оказания медицинских услуг
- создавать сервисы для граждан, которые помогут им получить помощь в различных жизненных ситуациях
Выполнение этих задач и завершение базовой информатизации приведет к огромному потоку данных в ЕГИСЗ, но использовать их, по словам спикера, будет невозможно – отсутствует инфраструктура, аналитические решения и модули для обработки информации.
Помимо инфраструктурных вопросов работа с данными – это еще и вопрос управленческой зрелости и уровня культуры управления данными, которой сейчас нет. Мы находимся в самом начале пути.
В декабре 2020 года состоялось заседание цифровой коллегии Минздрава, по итогам которой участники пришли к следующим решениям:
- работа над учетными системами должна быть завершена
- нужно развивать транзакционные системы
- необходимо создать культуру работы с данными
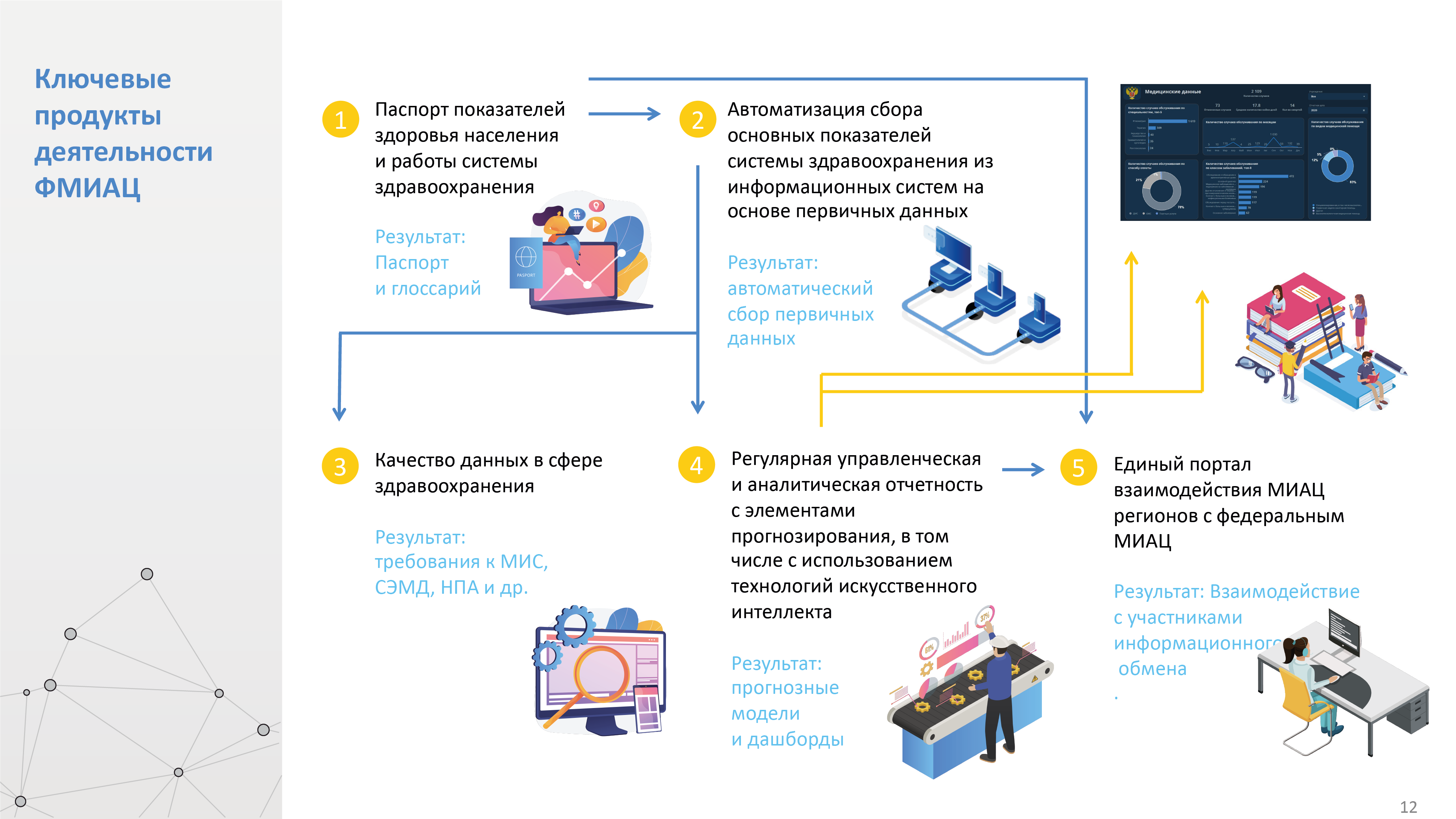
Одним из поручений по результатам заседания стало предложить на базе ЦНИИОИЗ принципы и систему Федерального МИАЦа.
Мы создали основу для ФМИАЦ – сгруппировали данные, которые необходимо оценить, попробовали структурировать основные целевые показатели по группам вопросов управления здоровьем и общим профилям.
Таким образом, мы переходим от задач формирования учетных контуров в здравоохранении к задачам транзакционного управления отраслью и развития медицинских информационных систем, в том числе вертикально интегрированных МИС; к платформенным сущностям через задачу интероперабельности МИС на единой национальной платформе здоровья, и возможностям этой платформы взаимодействовать с большим количеством сервисов, которые помогают в ежедневной работе врачам, медицинским организациям, организациям здравоохранения и пациентам.
Трансформация с учетом особенностей региона: пример Красноярского края
Сергей Евминенко, начальник КГБУЗ «Красноярский краевой медицинский информационно-аналитический центр» (КМИАЦ).
«Экосистема регионального здравоохранения через призму ИТ»

Помимо административных сложностей, цифровое развитие отрасли могут затруднять географические условия территории и природные факторы. Если не брать их в расчет, фактические нужды региона и задачи, которые ставит федеральный центр, будут расходится друг с другом, что скажется на эффективности всего процесса.
По мнению Сергея Евминенко, для цифровой трансформации здравоохранения в Красноярском крае важны три условия:
- преемственность наработанных ИТ-решений региона
- согласованная политика информатизации региональных органов управления здравоохранением и ОМС
- синергия региональных и федеральных задач здравоохранения
Такую модель управления в регионе стараются создавать и соблюдать:

Рабочая группа и управляющий комитет функционируют уже давно, а центры компетенций при межрайонных больницах планируют создать в ближайшее время:
У нас, как и везде, не хватает квалифицированных кадров для внедрения информационных систем за пределами столицы субъекта. Поэтому мы хотим сделать на уровне районных центров, которые сейчас осуществляют организационно-методическую поддержку близлежащих МО, центры компетенций для сопровождения их ИТ-специалистов.
Дефицит кадров не мешает руководству края создавать рабочие информационные системы, о которых только начинают задумываться в центральных округах. Например, ИС «Демография» – собственная разработка КМИАЦ, которая в будущем позволит создать электронные сервисы выдачи свидетельств о рождении и смерти.
Врачи-судмедэксперты и патологоанатомы уже подписывают документы с помощью УКЭП, и эта документация передается в РЭМД. Параллельно мы ведем переговоры с органами ЗАГС о подписании соглашения по передаче данных в систему. С этого года запускаем аналогичный пилотный проект по регистрации каждого факта рождения.
Информация из системы аккумулируется в дашборд на планшетах руководителей здравоохранения и позволяет отслеживать демографические показатели в режиме реального времени.
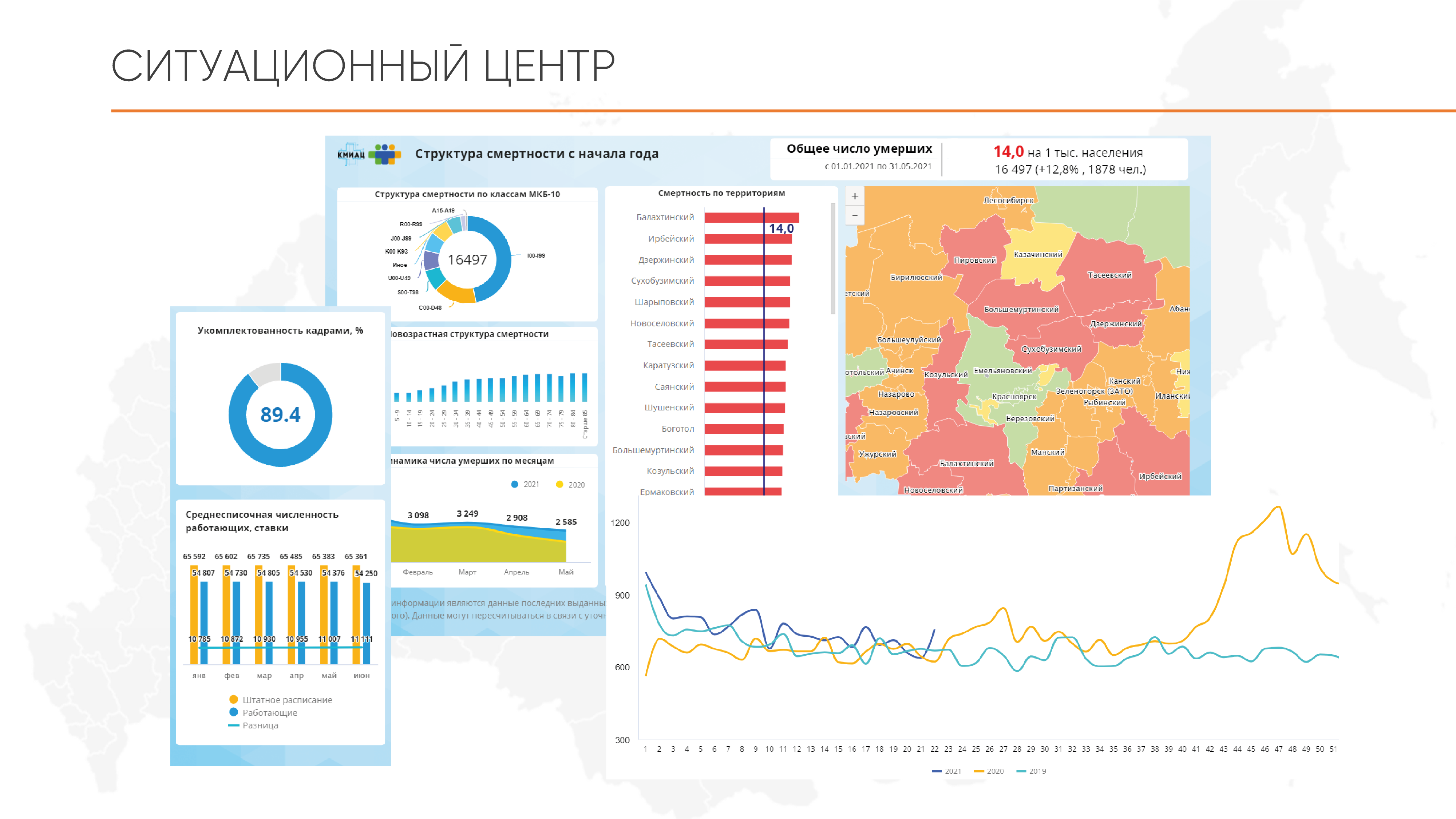
С учетом региональных особенностей края, большое развитие получают системы дистанционных консультаций, наблюдения и информирования.
К ним относится региональная телемедицинская система. Более актуальными, по словам спикера, являются консультации вида «врач-врач». Дистанционная помощь оказывается по следующим направлениям:

При мониторинге пневмоний дополнительно задействуют технологии искусственного интеллекта на базе продукта «Сбер.Здоровье». ИИ оценивает состояние пациента по имеющимся показателям и анализирует вероятность перехода из средне-тяжелого состояния к тяжелому. Это позволяет заранее планировать транспортировку и госпитализацию пациента. Интеграция со «Сбер.Здоровье» пока пилотный проект и действует только в Краевой клинической больнице Красноярска, но в планах – масштабировать на другие МО, особенно на фоне ухудшения эпидемиологической обстановки.
Политика информатизации в регионе основана на принципе баланса информационных решений. Вместо одной центральной МИС или большого пула решений – две основные системы, qMS и ПроМЕД.
qMS работает в крупных клинических больницах с большим количеством технологического оборудования и потоком пациентов, ПроМЕД – в больницах районного уровня.

Принцип баланса касается и разработки региональных информационных сервисов. Часть из них создает КМИАЦ, часть – готовые решения сторонних разработчиков. Централизованным остается сопровождение ПО – КМИАЦ предоставляет круглосуточную поддержку всех информационных ресурсов, которые существуют на территории края:
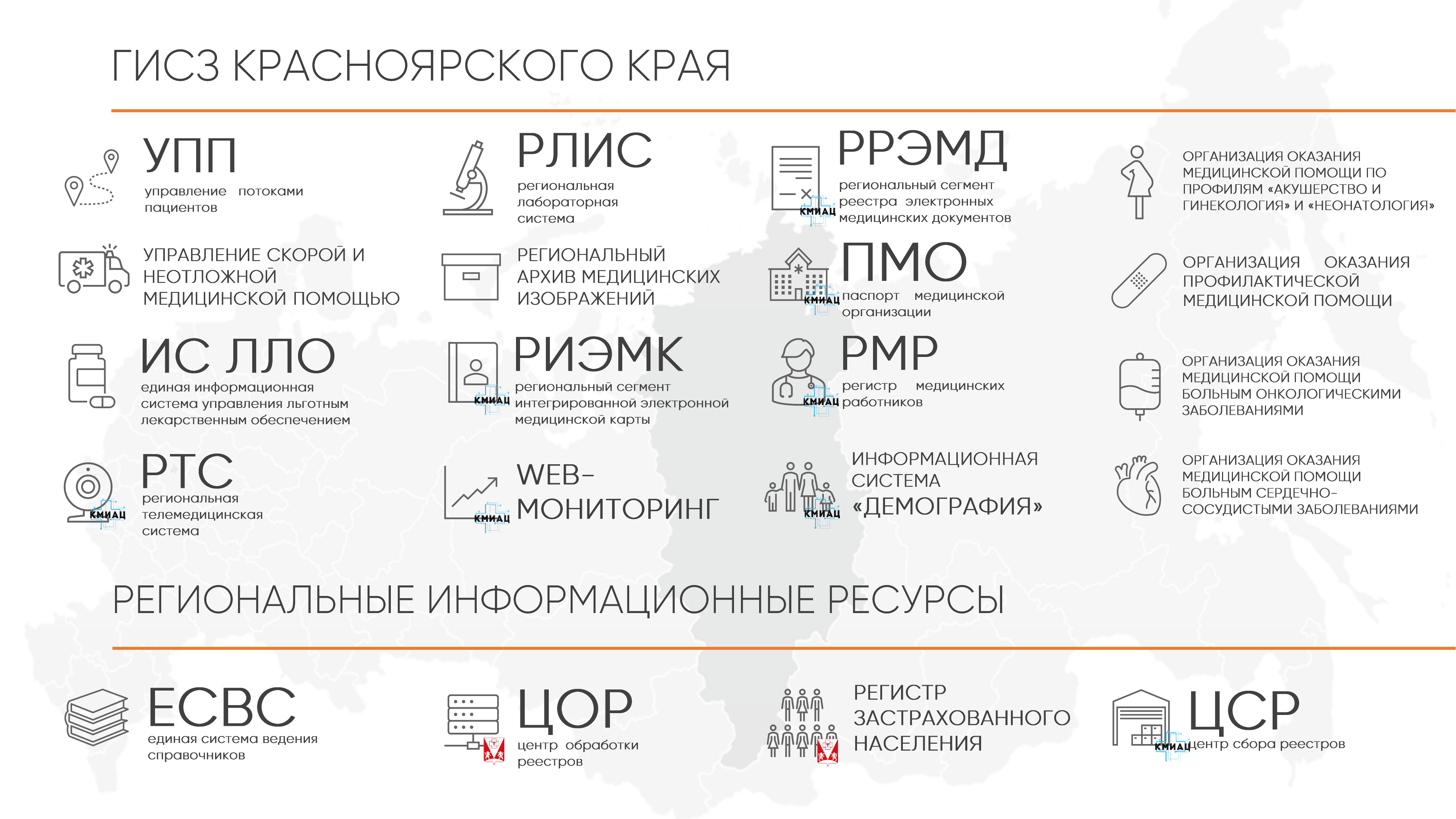
Особое внимание в регионе уделяют информационной безопасности. По словам Сергея Евминенко, в крае существует уникальный для России институт Главного внештатного специалиста по инфобезопасности.

«Сейчас кажется, мы в космосе летаем, но через 3-4 года поймем – это далеко не космос…»
Сергей Петров, главный врач СПб ГБУЗ «Городская больница Святой преподобномученицы Елизаветы».
«Информатизация в работе многопрофильного стационара скорой медицинской помощи»
Следующий блок конференции был посвящен подходам к цифровой трансформации на местах, то есть в медицинских учреждениях. Открыл обсуждение главный врач «Елизаветинской больницы» Сергей Петров.

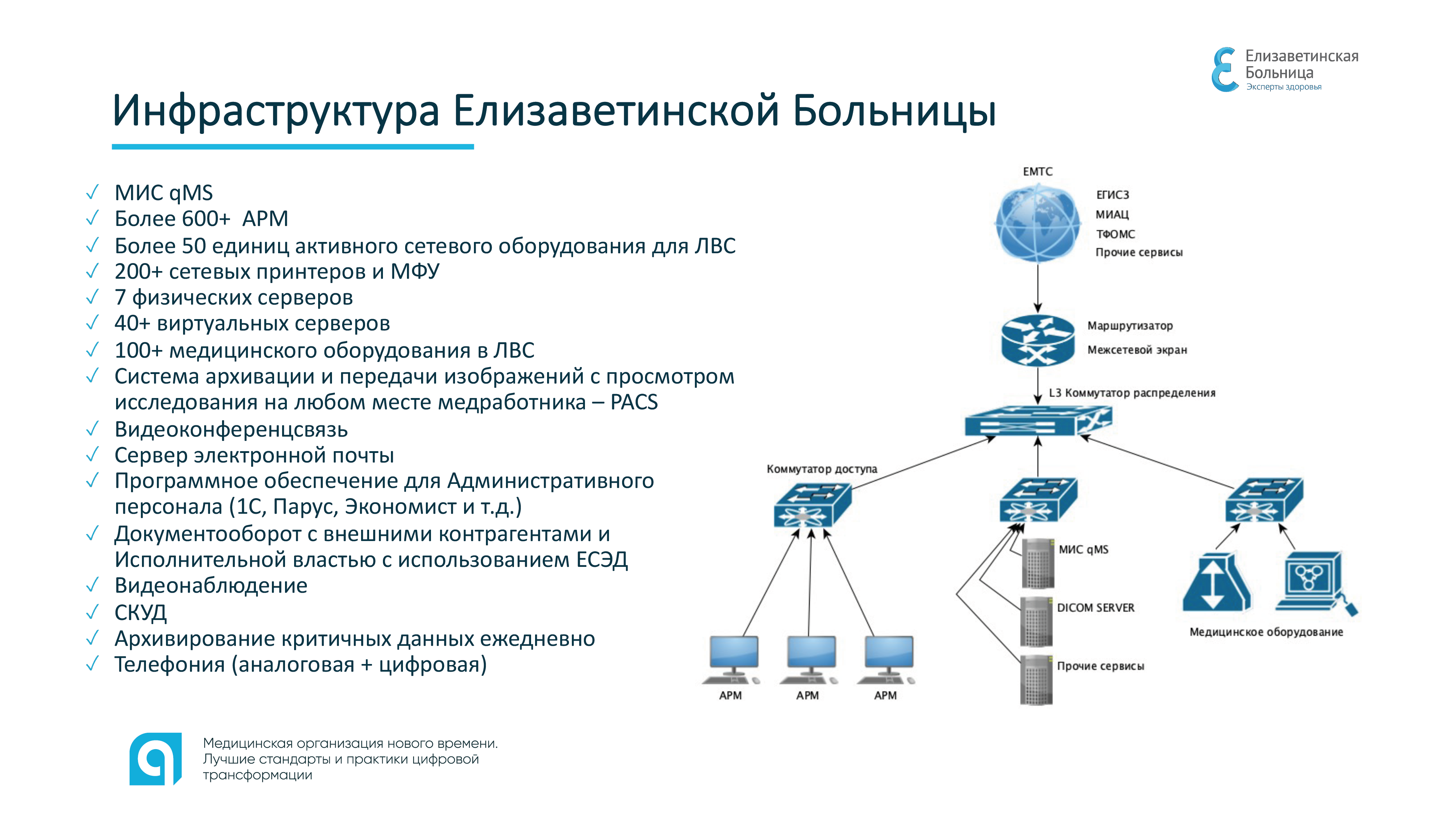
Информатизация «Елизаветинки» началась относительно недавно – в 2018 году.
Точка «А» – пять мобильных телефонов у администрации больницы, одна бухгалтерская и одна учетная система, куда вручную вносили данные о пациентах, чтобы позже, тоже вручную, перенести их в ЕИС.
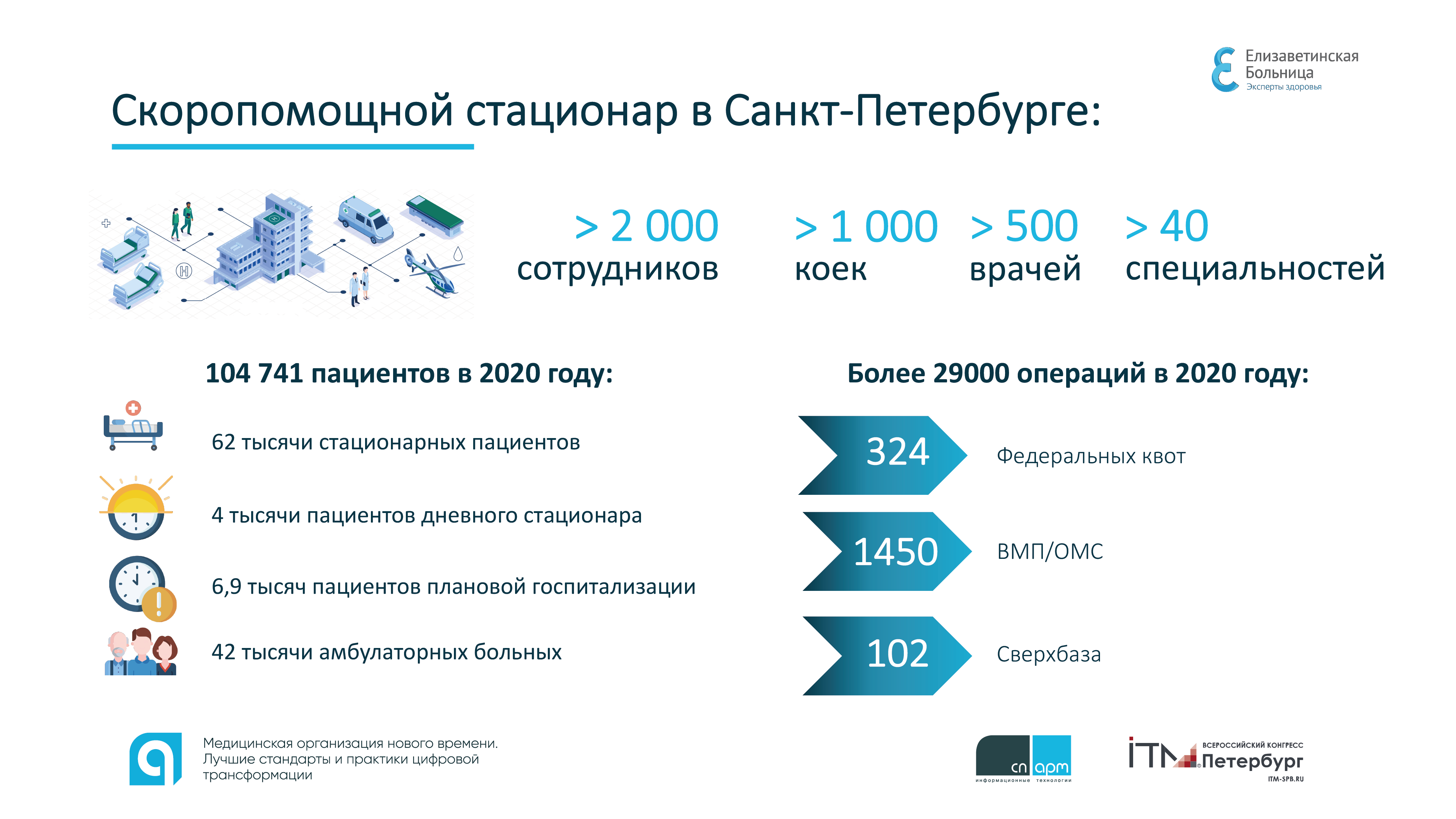
Неизменные постоянные: 2000 сотрудников, 1000 коек, 500 врачей, 40 специальностей, круглосуточная работа 70 дежурных, 400 госпитализаций в день и 29 000 операций в год.
Сергей Петров признается – начинать информатизацию было страшно:
При внедрении МИС мы опасались, что дополнительные рабочие операции помешают основному процессу. Но этого удалось избежать. Более того, внедрение некоторых систем, например, лаборатории, сразу показало результат, и у сотрудников не было негатива к переменам.
Точка «Б» – единая МИС, шестьсот АРМов, семь физических и сорок виртуальных серверов, PACS, СКУД, документооборот с внешними контрагентами и органами исполнительной власти по ЕСЭД.
Путь из точки «А» в точку «Б» занял 4 года.
На базе МИС выстроились бизнес-процессы больницы. Внедрены корпоративная сеть телефонии, электронная почта и система видеоконференцсвязи (последние две – на Open Sourse), о которых в ключе информатизации обычно не говорят, но они очень важны для больницы с практической точки зрения:
Электронная почта упростила доведение информации до персонала. У нас есть регламент, как часто сотрудник должен ее проверять. Видеосвязь помогала в административной работе в период ковид, и мы продолжаем ее использовать для совещаний завотделениями, приема дежурств по смене. Это экономит время, и по нашим наблюдениям коллеги больше вовлечены в коммуникацию, чем на очных встречах.
Особо Сергей Петров выделил функцию планирования загрузки оперблока. По его словам, для такого большого стационара как «Елизаветинская больница», оперблок – это бутылочное горлышко, узкое место. Камень преткновения здесь – грамотное распределение оперстолов, чтобы они работали без перерывов. Пять-шесть лет назад показатель среднего койко-дня в больнице составлял 10-12 суток, сейчас – 4-9.
Это получилось благодаря интеграции расписания работы оперблока с МИС. Пациент приходит в поликлинику больницы, далее на рабочую комиссию, где определяется дата операции, и сразу попадает в оперплан. Через два месяца операция проводится – в назначенный день на забронированном операционном столе.
Больше о возможностях МИС для операционного блока можно узнать в этом видео.
По мнению Сергея Петрова, информатизация для МО – это, прежде всего, стандартизация медицинских данных и процессов:
Учитывая особенности нашего стационара и количество госпитализаций по «скорой», скажу так – чем меньше творчества, тем лучше результат. Поэтому мы создаем четкий стандарт и алгоритм поведения врачей по разным нозологическим формам.
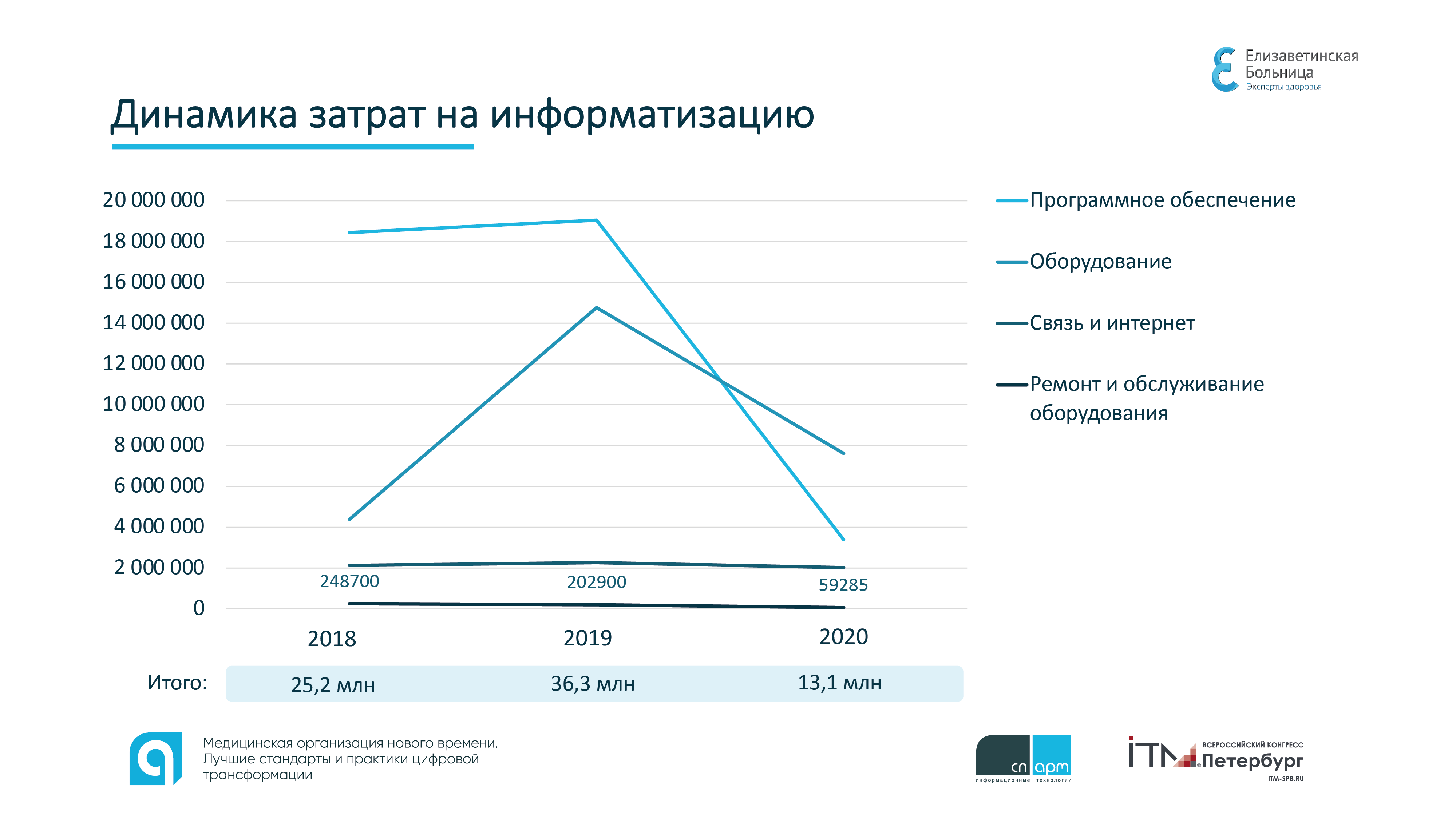
Спикер затронул и деликатный вопрос – стоимость информатизации. По его словам, для стационара масштаба «Елизаветинской больницы» это обходится в 50 миллионов рублей в год. Оборудование ломается, совершенствуется, появляются новые технологии, поэтому для поддержания инфраструктуры недостаточно периодических дотаций. По мнению Петрова, рабочим решением этой проблемы могло бы стать включение информатизации в тарифы ОМС, как это сделано, например, с затратами на коммунальные услуги для больницы.
«МИС – это не просто хранилище данных и коммуникационная платформа…»
Михаил Бахтин, помощник директора по медицинским информационным технологиям ФГБУ ВЦЭРМ им. А.М. Никифорова МЧС России.
Доклад «МИС – больше, чем коммуникационная платформа».

Кейсы бизнес-процессов ВЦЭРМ им. А.М. Никифорова МЧС России – эталонный пример подхода к МИС как к практическому рабочему инструменту цифровой трансформации. Это подтверждается тем, что сегодня ВЦЭРМ – единственная российская клиника, которая успешно прошла международную сертификацию HIMMS Analytics на один из высших уровней (stage 6). Сертификация оценивает уровень цифровой зрелости медицинской организации через ее ИТ-инфраструктуру и МИС в частности.
МИС – не просто хранилище информации или коммуникационная среда, в которой можно общаться и собирать данные, это инструмент управления качеством медицинского процесса, обеспечения безопасности пациента и минимизации издержек ЛПУ.
Первый этап – сделать ЭМК центральным узлом данных по пациенту, к которому во многих МО только подступаются, ВЦЭРМ завершил много лет назад. Благодаря этому в системе стала накапливаться информация, которую легко анализировать, а результаты анализа – применять на практике, модернизируя систему лекарственного обеспечения, экспертизу медицинской документации и другие бизнес-процессы, которые актуальны для конкретного МО. В своем докладе Михаил Бахтин кратко остановился на каждом из этих кейсов. Подробнее ознакомиться с ними вы можете, перейдя по ссылкам выше.
«Пока мы не собираем данные, мы не понимаем, на какие процессы мы можем влиять и как…»
Егор Корчагин, главный врач КГБУЗ «Краевая клиническая больница», г.Красноярск.
«Управление рисками в медицинской организации»

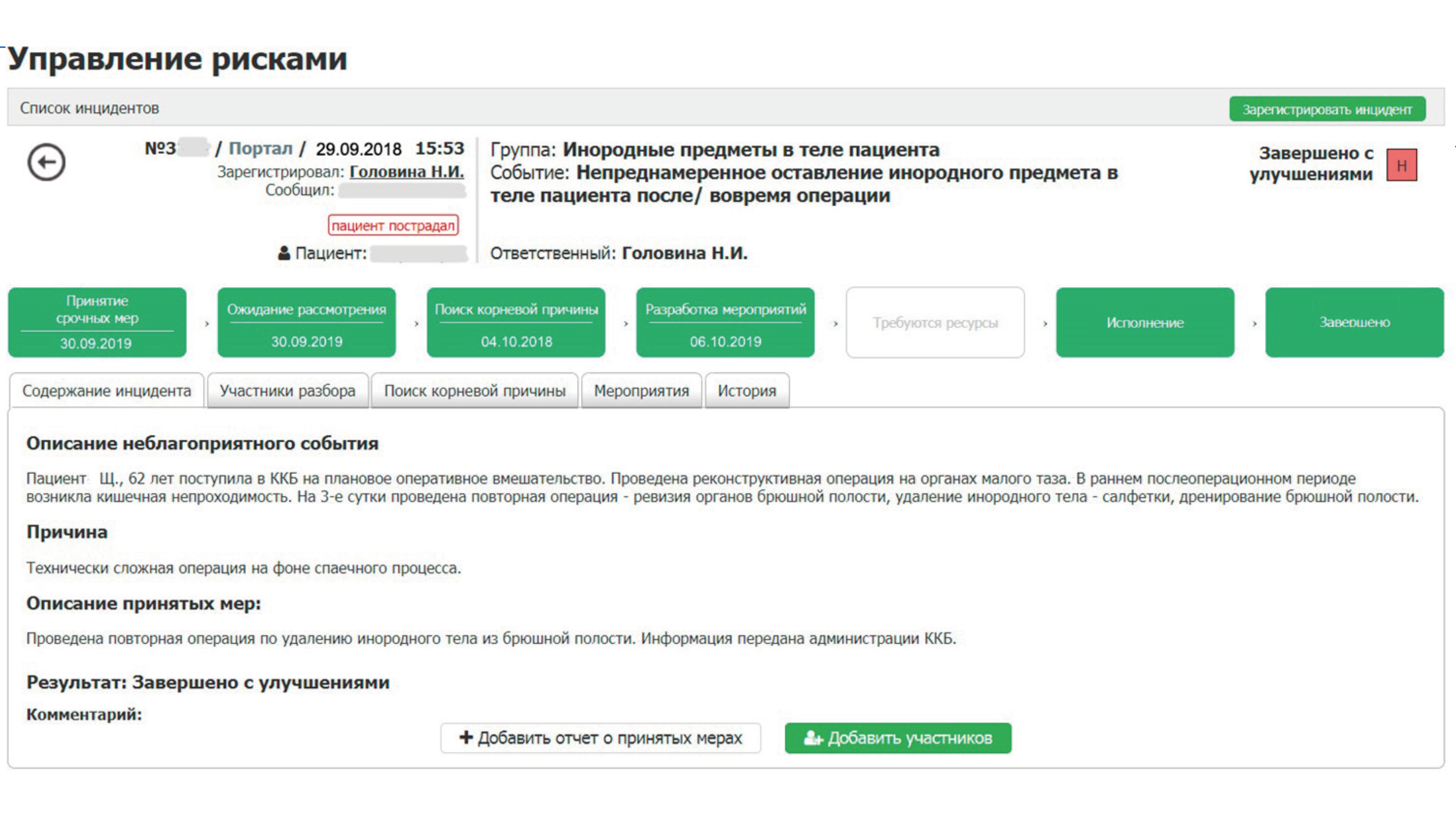
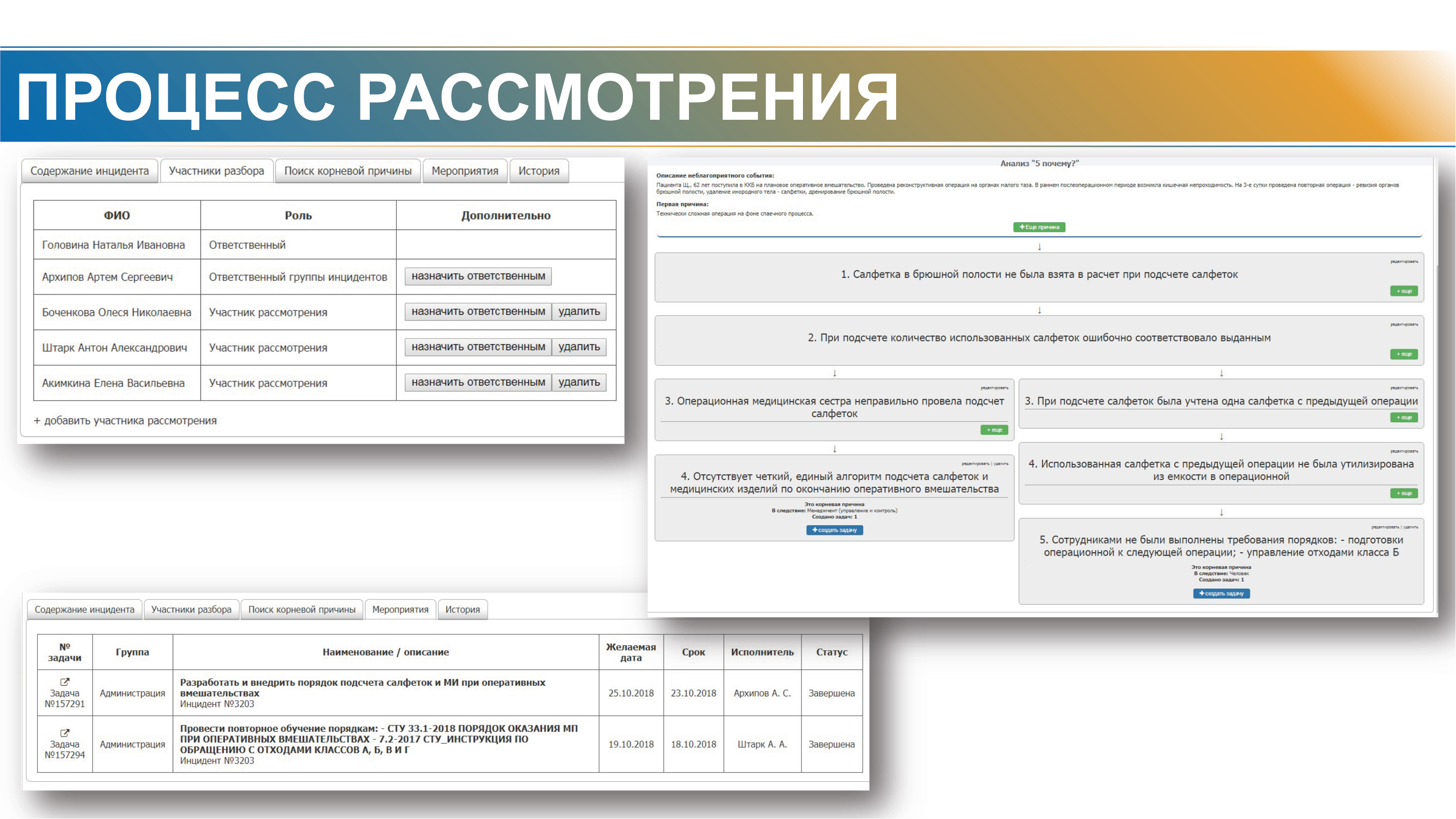
Пример использования данных для управления рисками в МО привел Егор Корчагин, главный врач Краевой клинической больницы Красноярска. В его докладе детально разобрана последовательность мероприятий, которые провели в ККБ для создания системы работы с инцидентами. В докладе представлены следующие инциденты: падение пациентов, обнаружение инородного предмета в теле пациента после операции, длительное ожидание пациентами КТ от момента поступления в больницу.
На старте создания системы в ККБ столкнулись со следующими проблемами:
- большой поток входящих данных, который требовал ручного анализа
- низкий уровень контроля и ответственности
- не формализован разбор случаев
- нет информации об улучшениях после разбора инцидента
Отталкиваясь от них, в больнице определили следующие критерии системы управления рисками:
- каждое неблагоприятное событие должно быть рассмотрено определенным ответственным в определенный срок
- необходимо не только решить текущую проблему, но и найти корневую причину
- необходимо определить мероприятия, позволяющие предотвратить повторение неблагоприятного события
- должен быть организован непрерывный контроль за рассмотрением неблагоприятных событий и исполнением мероприятий по его результатам
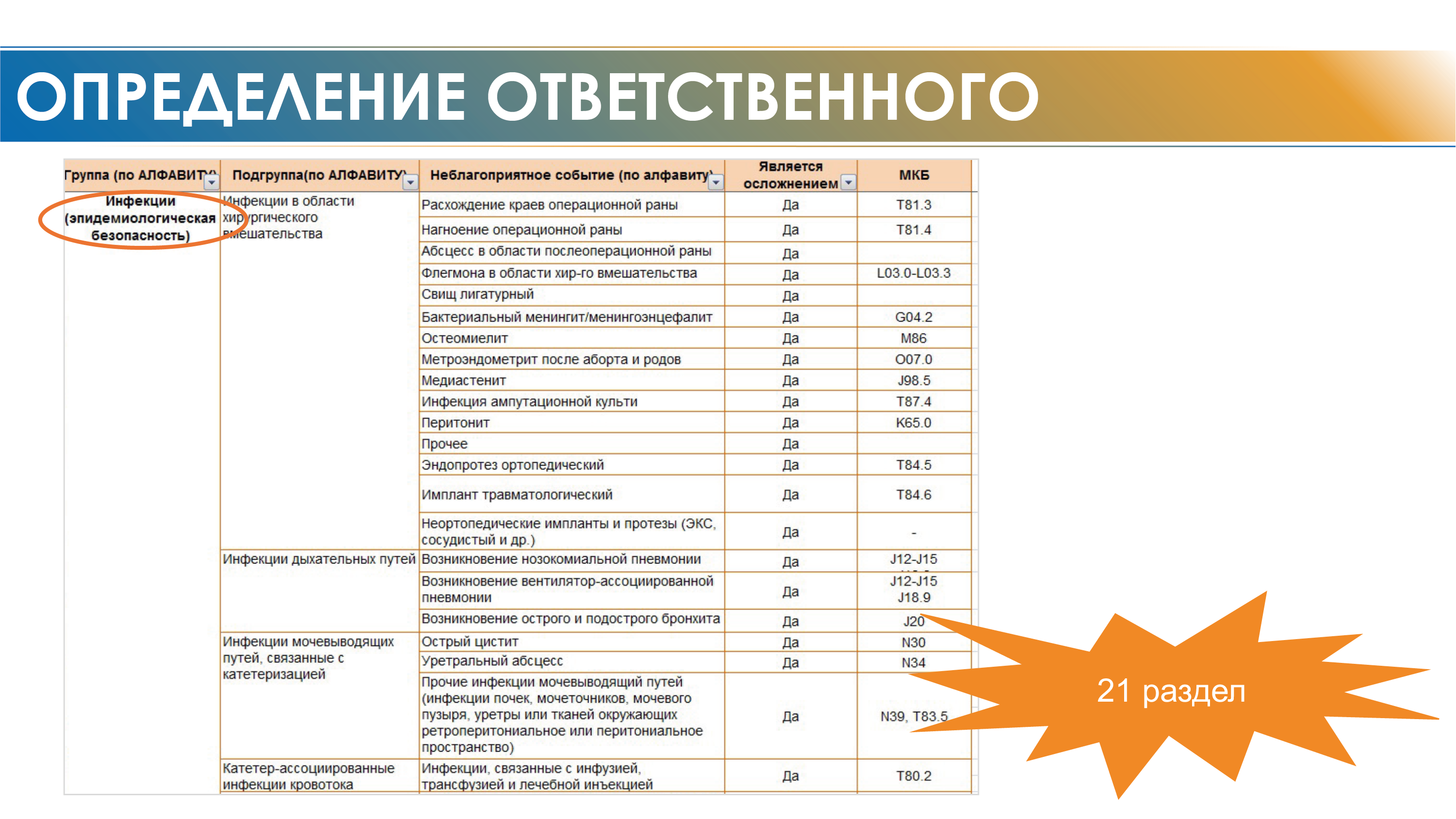
Как это выглядит на реальном примере, можно посмотреть на слайдах ниже:
В рамках системы управления рисками в ККБ разработали справочник неблагоприятных событий, часть из которых связана с состояниями, возникающими в процессе лечения в привязке к классификации МКБ, чтобы иметь возможность анализировать ситуацию и с административной, и с врачебной точки зрения.
«Профилактика – лишь один из инструментов управления рисками..»
Петр Кузнецов, руководитель проектного офиса «Цифровая трансформация в медицине труда», исполнительный директор НП «Фонд развития персонифицированной медицины», вице-президент «Национальной ассоциации медицинской информатики».
«Цифровая трансформация в медицине труда»

В продолжение темы управления рисками на основе данных рассмотрели тему цифровой трансформации медицины труда. По словам Петра Кузнецова, последние изменения законодательных норм сильно изменили правовой ландшафт отрасли.

Возникла новая ситуация – организации, проводящие профосмотры работающих, должны получать информацию из ЕГИСЗ. Общего порядка, как это должно выглядеть на практике, пока нет.
Чтобы изменить информационные потоки в рамках системы управления медициной труда, мы предлагаем вот такую схему. В ней четко выделен внутренний контур корпорации и внешний контур. Внутренний контур отвечает за направление сотрудников на осмотры и медицинские вмешательства, а внешний – осуществляет врачебную работу и взаимодействует с другими организациями: Минздравом, Минцифры, Минтруда, ФСС, ОМС и так далее.
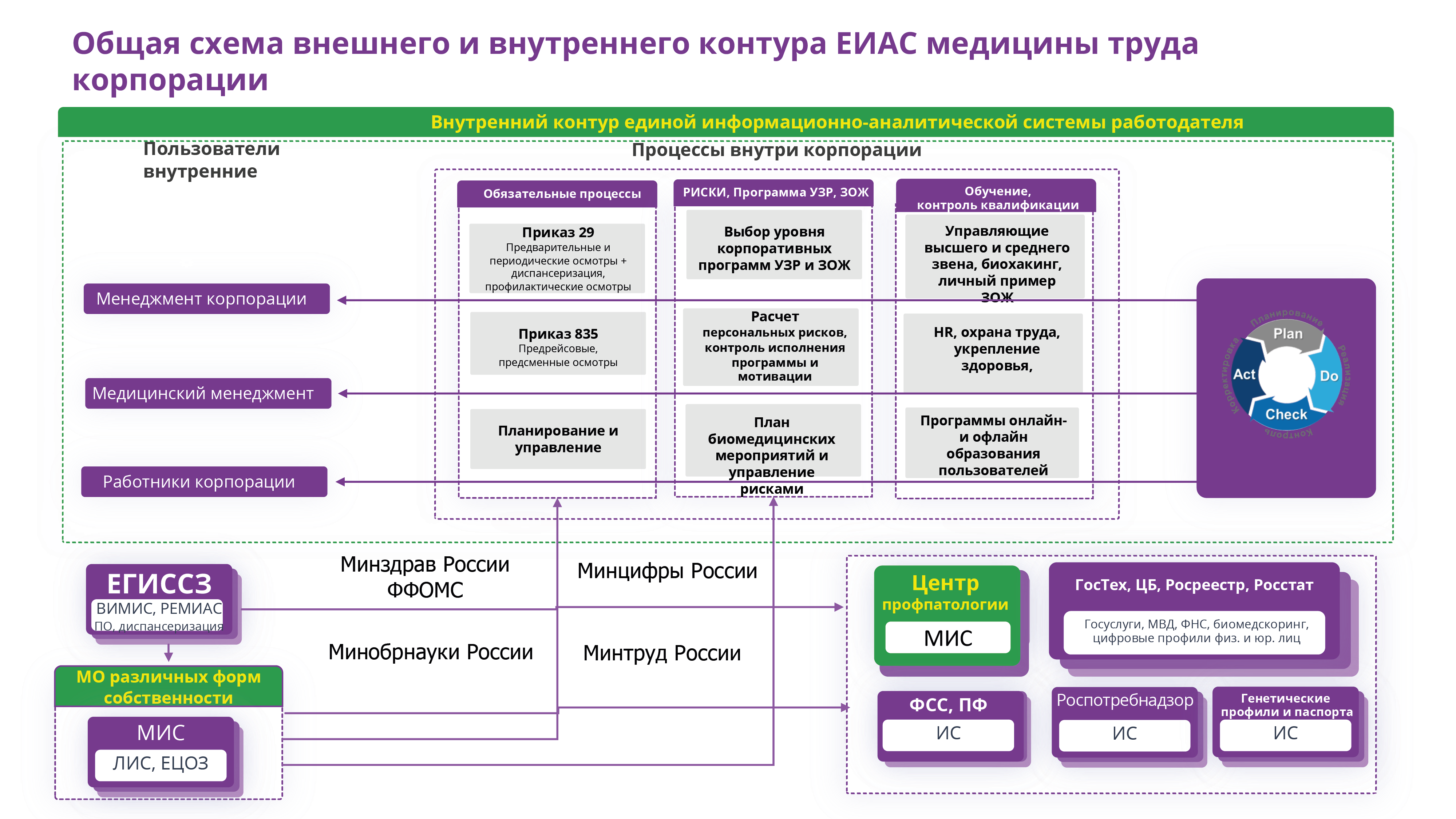
По словам спикера такая схема с одной стороны соответствует требованиям приказов 29н и 835н, с другой – позволяет службе управления персоналом корпорации на основании данных внешнего контура разрабатывать программы медосмотров и укрепления здоровья работников.
С внедрением информационных технологий мы начинаем понимать, что профилактика – лишь один из многих инструментов управления рисками. И если профилактика у нас первичная, вторичная и третичная, то и риски, соответственно, тоже. И этому сейчас посвящено огромное количество документов, которые разрабатывает Международная организация труда под эгидой ООН, деятельность Российского союза промышленников и предпринимателей. Но риски нужно считать. Нужна прогнозная аналитика, нужны соответствующие программы.
Интеллектуальный бенчмаркинг
Дмитрий Курапеев, заместитель генерального директора по информационным технологиям и проектному управлению ФГБУ НМИЦ им. В.А. Алмазова Минздрава России.
«Использование аналитических систем для управления работой медицинской организации. Уроки COVID-19»

В НМИЦ Алмазова на основе данных создают цифровые модели структурных подразделений Центра, на которых тестируют бизнес-гипотезы, прежде чем приступить к изменениям процессов в реальном пространстве:
Мы долго работали над тем, чтобы создать единое аналитическое хранилище, где аккумулируются все данные из информационных систем НМИЦ. Благодаря такому хранилищу, мы двигаемся в сторону бизнес-аналитики, создания цифровых двойников процессов, подразделений и целых корпусов нашего Центра.
Мы работаем в системе BPMN. Почти все структурные подразделения НМИЦ описывают свои бизнес-процессы в рамках целого портфеля цифровых трансформаций, который запущен в Центре с 2020 года, чтобы лучше понимать, какие из процессов требуют изменений, реинжиниринга или полной замены.
Инструменты для бенчмаркинга разработаны НМИЦ совместно с компанией СП.АРМ и встроены в МИС qMS. Система содержит целый ряд инструментов, которые позволяют сравнить процессы по разным метрикам, например, оценить загрузку коечного фонда в разных отделениях и продолжительность койко-дня. Специалисты НМИЦ самостоятельно определяют и задают нужные KPI.
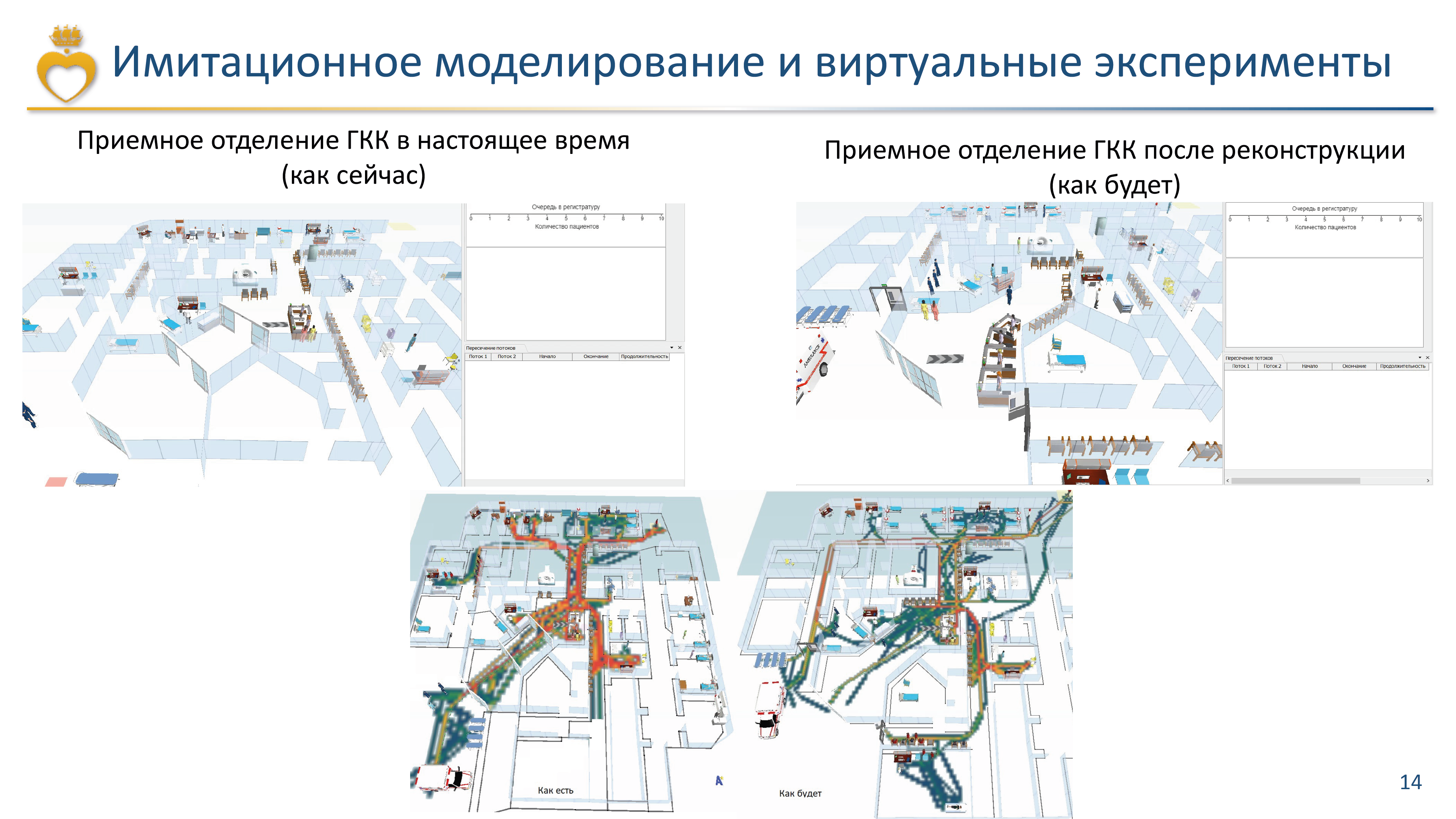
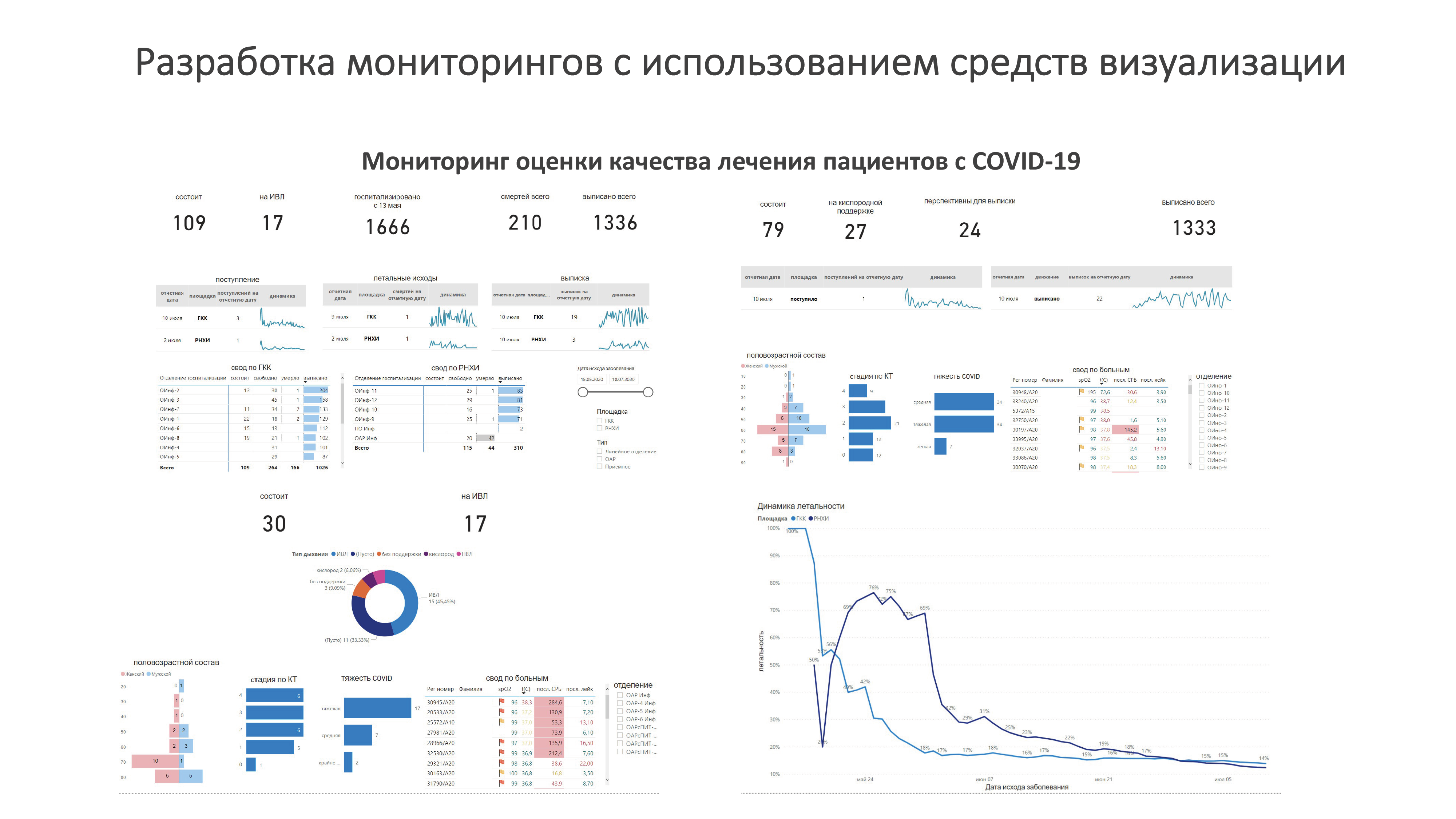
В первую очередь нас интересует процесс движения пациентов, так называемое patien flow – очень популярное направление для бенчмаркинга в последнее время. Мы сделали целый ряд дашбордов, по которым можно отследить динамику этого процесса. Вот такие дашборды были на рабочем экране у генерального директора, главного врача клиники, главврачей перепрофилированных под ковид корпусов, начмедов и завотделениями. Данные обновлялись раз в час в режиме реального времени. Эти цифры помогали осуществлять мониторинг и формировать отчетность в разные органы исполнительной власти в период пандемии:
Испытание боем: МИС в ковид-стационаре
Василий Белаш, ассистент кафедры госпитальной терапии, врач стационарного отделения скорой медицинской помощи НИИ хирургии и неотложной медицины ПСПбГМУ им. И.П. Павлова.
«Опыт использования МИС в клинической практике ковидного госпиталя»

ПСПбГМУ им. И.П. Павлова начал принимать пациентов с коронавирусом в апреле 2020 года. Видя опыт коллег, первой задачей для администрации стало пересмотреть работу приемного покоя и адаптировать ее к большому пациентопотоку.
В итоге приемный покой превратился в сортировочную станцию, где пациент, в зависимости от тяжести состояния, получал свою «порцию» обследований для дальнейшей маршрутизации.

Готовясь к третьей волне, мы хотим создать условия, когда врач приемного будет самостоятельно распределять пациентов на отделение, используя возможности МИС, которая показывает загрузку коек в онлайн-режиме.
Василий Белаш отмечает – больше всего помогли врачам такие инструменты МИС как электронная очередь, шаблоны документов, отслеживание динамики показателей, электронный лист назначений и мобильная точка доступа к истории болезни. Последнюю сотрудники организовали самостоятельно, поставив ноутбуки с qMS на передвижную тележку и используя их на обходе.
Помимо этого, данные по пациентам первой волны пандемии – 1500 человек, которые собирались в МИС, позволили специалистам ПСПбГМУ им. И.П. Павлова создать эффективную систему оценки тяжести состояния пациентов с коронавирусом в виде показателя – интегрального индекса.
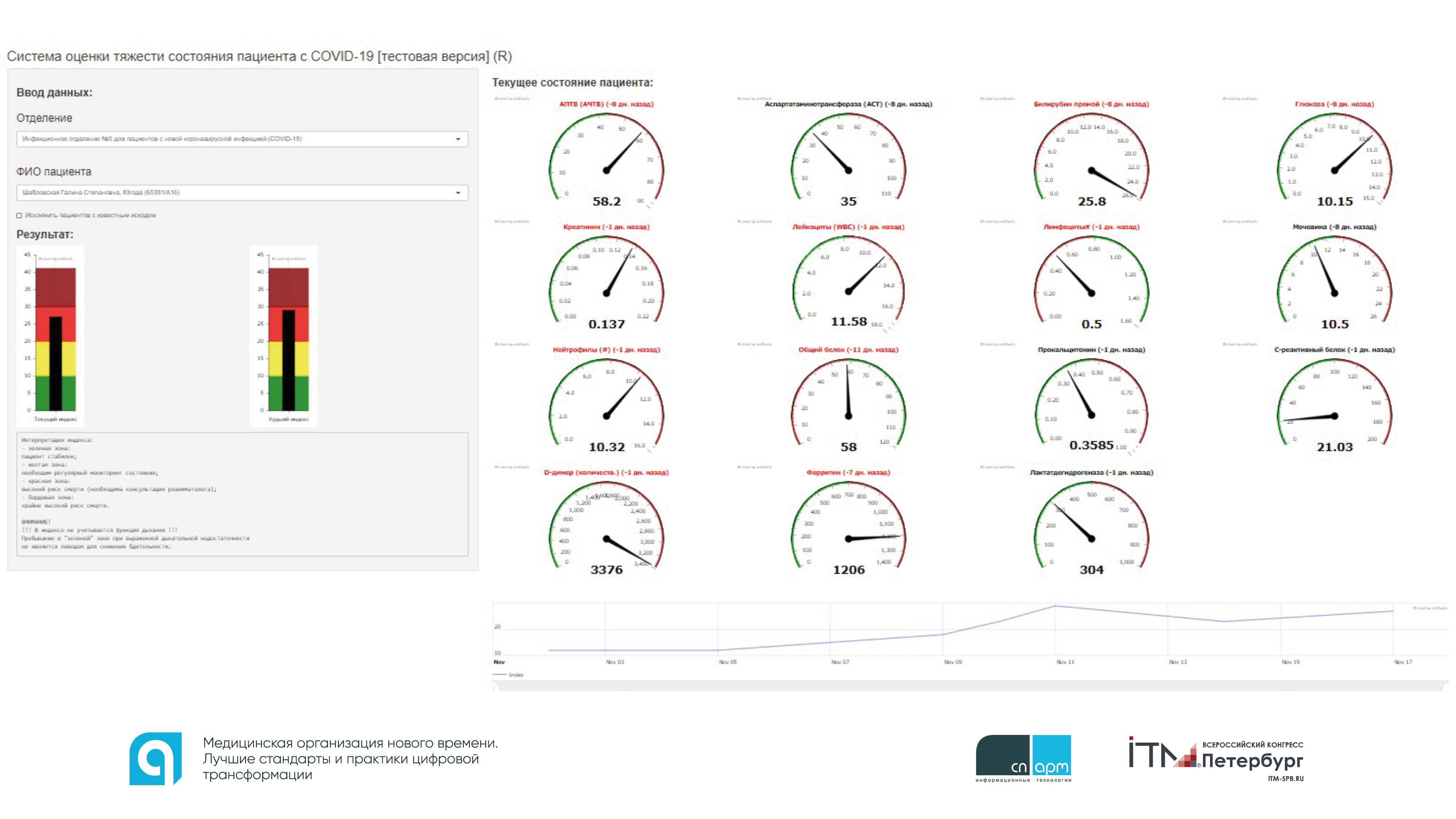
Открыв браузер, любой врач, заведующий или руководитель стационара видел список отделений и пациентов отделения с цветовой маркировкой тяжести состояния:
- желтая зона – необходим регулярный мониторинг состояния пациента
- красная зона – высокий риск смерти, необходима консультация реаниматолога
- бордовая зона – крайне высокий риск смерти
- зеленая зона – пациент стабилен
Можно раскрыть список ключевых показателей по отдельному пациенту или список интегральных индексов по каждому показателю, чтобы отследить их динамику. По словам спикера, система крайне эффективна и позволяет врачу автоматически проверять самого себя. Например, бывают случаи, когда внешний осмотр пациента показывает, что ему лучше или его состояние не меняется, а интегральный индекс говорит – состояние ухудшается. В этом случае врач понимает – нужно уделить пациенту особое внимание.
Цифровая трансформация медицинского образования
Георгий Лебедев, директор Института цифровой медицины, заведующий кафедрой информационных и интернет-технологий ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет).
«Развитие цифровых технологий в Сеченовском Университете».

Затрагивая практическое здравоохранение, цифровая трансформация не может обойти сферу медобразования.
Все кто проходит через нас, все наши выпускники-врачи знают, что такое цифровизация здравоохранения, цифровые технологии, телемедицина, и как со всем этим работать. Мы пошли дальше, стали учить и выпускать ИТ-специалистов, которые будут создавать новые технологии для медицины и сопровождать их внедрение в МО.
По словам Георгия Лебедева, научное сообщество определяет цифровую трансформацию так:
Это возможность обработки больших объемов накопленных медицинских данных с помощью математических методов и методов искусственного интеллекта. В результате мы получаем новые цифровые решения и новые возможности применения информационных технологий, которых не было раньше, а также новое качество понимания данных с которыми мы работаем.
Направления цифровой трансформации в Сеченовском университете – это научные исследования, образование и внедрение инноваций.
В сфере научных исследований университета спикер особо отметил создание законодательных и нормативных документов. Сейчас специалисты МГМУ им. И.М. Сеченова работают над Модельным законом «О цифровом здравоохранении».
Закон устанавливает правовые основы организации и оказания медицинской помощи с применением информационных технологий, порядок организации электронного документооборота в сфере здравоохранения, правила трансграничного накопления, обмена, использования, хранения и удаления биомедицинских данных в электронной форме и принципы обеспечения коллективной (в том числе информационной) безопасности в условиях цифровизации здравоохранения.
Основная идея законопроекта заключается в создании качественно новых, современных норм взаимодействия субъектов систем здравоохранения государств – участников СНГ на внутреннем (национальном), международном и межгосударственном уровне.
Законопроект формирует правовую основу общего пространства в сфере здравоохранения, направленного на обеспечение беспрепятственного доступа граждан к медицинской помощи, унификацию законодательства, становление эффективной правовой базы для экономической, производственной и инвестиционной деятельности.
Основная цель разработки Модельного закона заключается в переходе к комплексному правовому регулированию отношений субъектов сферы здравоохранения, органов государственной власти и граждан с применением информационных технологий, отвечающих современным требованиям развития общества и экономики.
По словам Георгия Лебедева, модельный закон стимулирует изменения существующего правового поля:
В 2010 году мы разработали модельный закон о телемедицинских услугах, который лег в основу поправок к закону об основах охраны здоровья граждан в части телемедицины, информационных систем и электронного документооборота. И Модельный закон «О цифровом здравоохранении» повлечет за собой изменения в соответствующие нормативные документы РФ.
Благодарим спикеров и гостей конференции за участие в нашем мероприятии!