К разряду наиболее востребованных показателей, интересующих медицину, с полным основанием можно отнести «индикатор выздоровления». Мы, естественно, не собираемся утверждать, что лечащий врач выписывает пациента, основываясь исключительно на собственных интуитивных ощущениях. Критерии, конечно же, существуют, давно проверены практикой и успешно используются. В данном случае нам захотелось оценить возможность разработки альтернативных подходов, в основе которых лежит анализ данных, накапливаемых современными системами информационной поддержки (МИС).
Попробуем сформулировать постановку задачи по методике выбора индикатора выздоровления. Он же, видимо, мог бы использоваться и в качестве критерия оценки рациональности использованного лечебного стандарта. Логика при этом следующая: если рассматриваемый индикатор свидетельствует о возможности завершения стационарного лечения (запланированное улучшение достигнуто), а длительность пребывания пациента на койке существенно отличается (в большую сторону) от данных статистики, следовательно, выбранный стандарт был не оптимален. И, конечно, наоборот.
Еще раз подчеркнем, что в данном случае речь идет не о варианте оценки эффективности достигнутого результата. Мы анализируем возможность выбора показателя, демонстрирующего степень приближение пациента к состоянию «готов к выписке».
Что уже неоднократно отмечалось, наша подготовка и профессиональная ориентация весьма далеки от медицины. Информационной основой наших исследований являются только деперсонифицированные копии записей МИС, любезно предоставляемые нам некоторыми медицинскими организациями. Дополнительно нам доступны аналитические инструменты, интегрированные в медицинскую информационную систему (в данном случае МИС «qMS» компании «СП.АРМ»), и методы статистической обработки данных. Именно на этих возможностях (ресурсах) постановка задачи и будет базироваться.
Итак, определим исходные требования:
- Ищем методику выбора показателя (индикатора), который демонстрирует устойчивую предсказуемость поведения в зависимости от параметров (реквизитов), описывающих группу, к которой относится пациент.
- Описание указанной группы должно быть легко воспроизводимым и универсальным.
- Интересующий нас индикатор должен определяться количественно.
- Индикатор должен отражать изменения в состоянии пациента между началом заболевания (помещение в стационар) и достижением желательной стадии выздоровления.
В наибольшей степени перечисленным выше ограничениям удовлетворяют таблицы контроля состояния пациента, типа Apgar, SAPS, APACHE и подобные им. На второе место следует, видимо, поместить количественные результаты анализов. К активному использованию «таблиц оценки состояния пациента» мы рано или поздно обязательно подойдем. Пока же попытаемся проверить возможность выбора интересующего нас индикатора на основе сопоставления результатов, формируемых клиническими лабораториями.
Описание группы пациента для начала можно ограничить диагнозом, возрастом и полом. В дальнейшем наверняка придется учесть стадию заболевания, сопутствующие диагнозы, постоянно употребляемые препараты и пр. Но эти данные потребуются только в том случае, если удастся показать, что предлагаемый подход имеет право на жизнь.
К сожалению, для того чтобы можно было связать «критерий выздоровления» с лечебным процессом, требуется определить, что такое «выздоровление». С узаконенным количественным определением этого показателя, которое могло бы использоваться в качестве стандарта, мы пока не сталкивались. Это, конечно, не говорит о том, что его не существует. Но в контексте нашего рассмотрения формулировки типа: «когда все показатели приходят в норму» по понятным причинам не применимы.
В связи с этим единственным доступным для нас «критерием» выздоровления является сам факт прекращения стационарного лечения с заключением: «выздоровление», «ремиссия», или «улучшение». Этого явно недостаточно, но ничего лучшего выбрать пока не удалось.
Наконец еще одним показателем, без которого нам не обойтись, является длительность лечебного процесса. Грубо говоря, хочется предложить методику, в результате реализации которой возникало бы выражение:
Δ Хв = Ψ(Хн,У1,У2,…,Ук,Tд.л.)
В данном случае:
Δ Хв – изменение отслеживаемого показателя, позволяющее сделать заключение о целесообразности завершения лечебного процесса. Его значение определяется функцией Ψ, зависящей от:
Хн – начального значения рассматриваемого показателя (при поступлении в стационар)
У1,У2,…,Ук – параметров, описывающих ту или иную группу пациентов
Tд.л. – среднестатистической длительности лечения.
Итоговая постановка задачи выглядит следующим образом: «Опираясь на хранящиеся в медицинской информационной системе данные анализов, диагнозов и групп пациентов, подобрать показатели, которые можно использовать для определения рационального момента выписки пациента из стационара».
Сложность ее решения связана с тем, что далеко не во всех лечебных эпизодах аналогичные анализы проводятся в начале и конце курса лечения. И это понятно. Целью лабораторных исследований является диагностика, а не мониторирование состояния пациента. Кроме того, по каждому рассматриваемому диагнозу необходимо иметь в своем распоряжении репрезентативные выборки данных по различным половозрастным группам. Наконец, стоимость анализа должна быть приемлемой.
Таким образом выбор изначально был ограничен. Тем не менее среди 68600 стационарных эпизодов нашлось 10600 с повторяющимися анализами, промежутки между которыми находились в диапазоне от 4-х до 12-ти дней. Необходимую численность «групп» пациентов обеспечили при этом диагнозы «К80.1» (Камни желчного пузыря с другим холециститом), «К86.1» (Другие хронические панкреатиты) и «I11.9» (Гипертензивная [гипертоническая] болезнь с преимущественным поражением сердца без (застойной) сердечной недостаточности) в сочетании с анализом «Билирубин общий».
Для получения принципиального ответа на вопрос о возможности решения поставленной задачи мы воспользовались самым простым из доступных инструментов – получением зависимости на основе линейного регрессионного анализа. Несколько вариантов его применения были описаны в наших предыдущих публикациях. Для демонстрации результата ниже приведены две итоговые регрессии. Они позволяют сделать вывод о применимости данных по Билирубину для использования в качестве одной из составляющих «индикатора выздоровления».
ОПИСАНИЕ МЕТОДИКИ:
- Выбираем интересующий диагноз.
- Проверяем наличие и достаточность для построения уравнения регрессии повторяющихся анализов.
- Формируем таблицу данных, содержащую значения:
- Диагноз
- Пол
- Возраст
- Начальные данные анализа
- Значение анализа на момент выписки
- Промежуток времени (дни) между повторяющимися анализами
- Получаем и анализируем уравнение регрессии, связывающее изменение показаний анализа с факторами влияния:
- Оцениваем значимость фактора
- Оцениваем погрешность, определяющую влияние фактора на результат.
- Оцениваем влияние факторов, не вошедших в рассмотрение.
- Делаем заключение о возможности использования показателя в виде «фактора выздоровления».
РЕЗУЛЬТАТЫ И ВЫВОДЫ:

Диагноз: К80.1; Пол: Мужской; Критерий Стьюдента (критерий значимости): 2,010635
Зависимость от выбранных факторов отсутствует
Диагноз: К86.1; Пол: Женский; Критерий Стьюдента (критерий значимости): 2,0017175
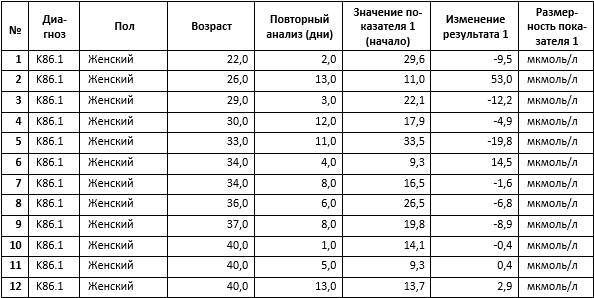
 Другими словами, госпитализация женщин с диагнозом «К86.1» имеет тенденцию к завершению, когда изменение значения предварительно проведенного анализа на «Общий билирубин» достигает значения ΔR с учетом погрешности. Необходимо помнить, что зависимость от возраста и длительности лечения при этом отсутствует. То есть, «приращение» показателя может использоваться в качестве элемента интегрального «индикатора выздоровления». Ниже приведено несколько примеров сопоставления показателей, полученных с помощью приведенного выше выражения, с реальными данными анализов из соответствующих эпизодов.
Другими словами, госпитализация женщин с диагнозом «К86.1» имеет тенденцию к завершению, когда изменение значения предварительно проведенного анализа на «Общий билирубин» достигает значения ΔR с учетом погрешности. Необходимо помнить, что зависимость от возраста и длительности лечения при этом отсутствует. То есть, «приращение» показателя может использоваться в качестве элемента интегрального «индикатора выздоровления». Ниже приведено несколько примеров сопоставления показателей, полученных с помощью приведенного выше выражения, с реальными данными анализов из соответствующих эпизодов.
Введем следующие обозначения:
Rэн – Начальное значение анализа в эпизоде;
Rэк — конечное значение анализа в эпизоде;
ΔRэ – реальное «приращение» значения анализа при завершении эпизода;
ΔRэр – расчетное приращение;
Rкр – конечное (предположительное) значение анализа, полученное расчетным путем без учета погрешности.
Эпизод 1:
Rэн = 21(мкмоль/л); Rэк = 22,5(мкмоль/л) ; ΔRэ = 1,5(мкмоль/л)
ΔRэр = -1,58± 4,26 (мкмоль/л) ; Rкр = 19,42(мкмоль/л).
Эпизод 2:
Rэн = 29,7(мкмоль/л); Rэк = 19,6(мкмоль/л) ; ΔRэ = —10,1(мкмоль/л)
ΔRэр = -10,1± 4,8 (мкмоль/л) ; Rкр = 19,6(мкмоль/л).
Эпизод 3:
Rэн = 13,7(мкмоль/л); Rэк = 16,6(мкмоль/л) ; ΔRэ = 2,9(мкмоль/л)
ΔRэр = 5,74± 3,8 (мкмоль/л) ; Rкр = 19,44(мкмоль/л).
Эпизод 4:
Rэн = 33,5(мкмоль/л); Rэк = 13,7(мкмоль/л) ; ΔRэ = -19,8(мкмоль/л)
ΔRэр = -13,83± 5 (мкмоль/л) ; Rкр = 19,67(мкмоль/л).
| Резюме: |
Результат на первый взгляд «не впечатляет». Всегда хочется получить точное значение, которое можно однозначно связать с моментом «уже здоров». Но:
- Таких «подарков» в жизни, к сожалению, практически не встречается
- Это, как мы уже подчеркивали, лишь одна из возможных составляющих «индикатора выздоровления»
- Можно, наконец, обратить внимание на то, что конечные (на момент выписки) значения анализов реальных эпизодов имеют достаточно большой разброс, хоть и укладывается в границы погрешности. А вот их «расчетные значения» (Rэн+ ΔRэр) практически совпадают (погрешность менее 2-х процентов). Не правда ли, привлекательно? Но еще интереснее то, что возможность получения вывода о «выздоровлении» на основании проверки приближения результата повторного анализа к значению 19,44 (мкмоль/л) принципиально ошибочна! Дело в том, что корреляция между начальными и конечными (на момент выписки) значениями анализа полностью отсутствует. Она имеет место только для начального значения и его изменения. Это говорит о том, что «приращение» в качестве индикатора использовать можно, а вот конечное значение категорически нельзя.
Сразу подчеркнем, что на практике полученный результат если и можно попытаться применить, то крайне осторожно и «с оглядкой». Полученная погрешность все же слишком велика. Но не исключено, что, проведя более обширные исследования, удастся обнаружить аналогичные зависимости, точность которых допускает и практическое использование. Мало того, подобные «индикаторы» могут повлиять на существенное снижение затрат на лечебный процесс. Это определяется низкой себестоимостью определения момента, когда в дополнительных медицинских услугах пациент уже не нуждается. То есть, вполне вероятен и экономический эффект.
И дополнительный «штрих». Референтный интервал по «Билирубину общему», исходя из данных справочников, соответствует диапазону 3,5¸ 20,5 мкмоль/л. Математическое ожидание, соответственно, должно быть близко к значению 12 мкмоль/л. К сожалению, нам не удалось выяснить, на основе какого объема выборки был установлен этот диапазон и по каким критериям «здоровья» подбирались испытуемые. Не исключено, что эти сведения для специалистов настолько очевидны, что их «первоисточник» можно отыскать только в сугубо специальной литературе.
Мы, конечно, не можем претендовать на возможность обработки данных, относящихся к «здоровому контингенту». Все доступные нам записи так или иначе связаны с теми, кто обратился в клинику за медицинской помощью. Тем не менее, нам показалось любопытным сравнить полученную статистику со справочными данными. Были обработаны записи по данным анализов «Билирубин общий», относящихся к 55496-ти пациентам, 161232 лечебным эпизодам и к 178550 лабораторным образцам. Полученные результаты были соотнесены со срезами по полу пациента и по условию их вхождения в «справочный» референтный интервал. Таблица результатов приведена ниже.

[1]
Исходя из полученных значений, можно предположить, что:
- Математическое ожидание по рассматриваемым группам несколько выше данных справочника (в пределы погрешности все, естественно, укладывается). Это может частично объясняться тем, что все (многие) заболевания изменяют показания рассматриваемого анализа в большую сторону, оставаясь при этом в «референтных» границах.
- Когда данные анализа выходят за референтный интервал, их разброс существенно возрастает[1]. Это может говорить о том, что изменения рассматриваемых значений сильно зависят от диагноза, или стадии заболевания. То же можно, видимо, сказать и про чувствительность метода.
- Имеется некоторое расхождение данных по признакам пола. При этом разброс данных анализов (sigma), попавших в референтный интервал, у мужчин оказывается большим, чем у женщин. И наоборот, вне рамок интервала мужчины демонстрируют большую «кучность» анализов при практически совпадающим с женщинами значением математического ожидания.
Данные таблицы, естественно, невозможно отнести к категории «корректной статистики». Мы использовали их исключительно в качестве повода для акцентирования внимания на том, что многие из нас неожиданно для себя оказались погруженными в совершенно новую информационную реальность. Сложившаяся на сегодняшний день ситуация вполне однозначно подводит врачей и управленцев к осознанию целесообразности использования потенциала современных медицинских информационных систем для переосмысления подходов к прагматичному и рациональному использованию стремительно накапливающихся клинических записей.
[1] Sigma становится больше значения математического ожидания.
Читайте еще: Внедрение qMS в Отделении детской скорой помощи Детской городской больницы № 1

